Was ist eine künstliche Besamung und wie ist das Verfahren?
Die meisten verheirateten Paare, die im Verlauf ihres Lebens zusammen sind, planen früher oder später, Kinder zu bekommen. In einigen Fällen geschieht dies auf natürliche Weise ohne medizinischen Eingriff und in anderen Fällen aufgrund von Problemen mit dem Fortpflanzungssystem eines oder beider Ehepartner mit Hilfe der Medizintechnik. Eine der effektivsten Methoden zur Lösung des Problems der Unfruchtbarkeit in unserer Zeit ist die künstliche Befruchtung.
Besonderheiten
Enttäuschende Statistiken zeigen, dass jedes zweite Ehepaar der Welt mehr oder weniger Probleme mit der Empfängnis hat. Im Gegensatz zu der weit verbreiteten Meinung, dass weibliche Unfruchtbarkeit weitaus häufiger ist, resultiert nur ein Drittel dieser Fälle aus einer beeinträchtigten Fortpflanzungsfunktion bei Frauen.
Derzeit werden drei Haupttechniken der künstlichen Befruchtung zur Behandlung von Unfruchtbarkeit eingesetzt:
- In-vitro-Fertilisation (IVF);
- intracytoplasmatische Spermieninjektion (ICSI);
- künstliche Befruchtung.
Die Wahl der Methode der künstlichen Befruchtung wird von einem Reproduktionsarzt individuell vorgenommen. Laut zahlreicher Rezensionen ist IVF die beliebteste Technologie.
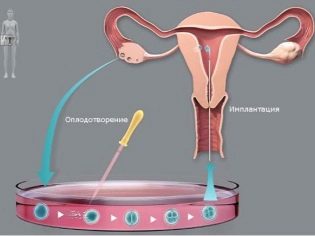
Wenn die IVF-Empfängnis außerhalb des Körpers der Mutter erfolgt, so wie dies bei natürlicher Befruchtung der Fall sein sollte.
IVF ist ein ziemlich kompliziertes Verfahren, für dessen effektive Anwendung eine große Anzahl von Hormonmitteln verwendet werden muss. Durch die Einnahme dieser Medikamente wird die Funktionsfähigkeit der Eierstöcke und der Hypophyse beeinträchtigt. Während der Hormontherapie ist es wichtig, die Veränderungen im Körper der Frau genau zu beobachten.
Nach Erhalt aller Daten aus Laborstudien und der endgültigen Bestimmung der Therapiemethode wird die Frau unter ständiger Aufsicht eines Spezialisten gestellt. Die Dynamik aller Veränderungen des endokrinen Systems des Patienten, die als Folge des ständigen Einsatzes von Hormonarzneimitteln auftreten, wird durch biochemische Bluttests überwacht, die täglich durchgeführt werden müssen.
Es sei darauf hingewiesen, dass eine solche sorgfältige Kontrolle von Ärzten nicht in allen Fällen gerechtfertigt ist. Meistens erfolgt die gesamte Vorbereitung auf das IVF-Verfahren ambulant.
Es folgt die zweite Stufe der IVF - die Kultivierung und anschließende Sammlung von weiblichem biologischem Material. Wie gesagt wurde, unterdrückt das Medikament in der Anfangsphase der Vorbereitung des Verfahrens den natürlichen hormonellen Hintergrund des Patienten. Danach verschreibt ein Spezialist Medikamente, die den Eisprung aktiv stimulieren können. Als Folge davon können in den Eierstöcken etwa fünfzig Follikel wachsen, in denen sich Eier befinden. Anschließend werden sie zum biologischen Material, das für dieses Verfahren erforderlich ist.
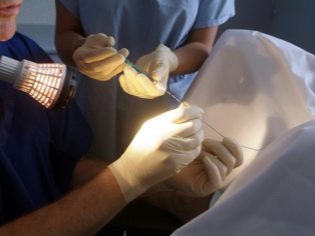
Tägliche Spezialisten verzeichnen einen Anstieg der Follikel. Zu diesem Zweck wird der Frau ein Ultraschall der Eierstöcke durchgeführt. Sobald der Zeitpunkt erreicht ist, zu dem die Follikel die für die IVF erforderliche Größe erreichen, erhält die Frau eine Punktion. Wenn die Einstichstelle die Ansammlungsstelle nicht betäubt, kann eine solche Manipulation natürlich ziemlich unangenehm sein.Daher verwenden Ärzte in den meisten Fällen, wenn sie eine Punktion nehmen, eine milde Form der Vollnarkose. Dazu wird der Patient vor dem Eingriff in das Venenmedikament injiziert und sinkt nach einer Weile in den Schlaf.
Die Anästhesie dauert durchschnittlich nicht mehr als eine halbe Stunde, und die Punktion dauert 5-10 Minuten.
Um diese Manipulation durchführen zu können, ist ein hochqualifizierter Spezialist erforderlich. Wenn die Nadel ungenau eingeführt wird, können die Eierstöcke oder die Eileiter beschädigt (punktiert) werden. Alle Manipulationen werden mit einem Ultraschallgerät oder einer Laparoskopie visualisiert.
Nachdem die Zellen entfernt wurden, werden sie auf das Medium gelegt, das für die weitere Arbeit mit ihnen am besten geeignet ist.
Wenn die Manipulation erfolgreich ist, kann die Frau am selben Tag nach Hause zurückkehren.
In der dritten Stufe der In-vitro-Fertilisation wird die Beteiligung des Vaters des ungeborenen Kindes notwendig - er muss Sperma passieren, um die weibliche Fortpflanzungszelle in einer künstlichen Umgebung zu befruchten. Wenn der IVF-Spezialist alle notwendigen biologischen Materialien erhält, geht er direkt zum Befruchtungsprozess über: Die männlichen und weiblichen Keimzellen werden in spezielle Röhrchen gelegt, in denen sie sich vereinigen sollen.
Wenn die Befruchtung stattgefunden hat und der Embryo sich an Stelle der Mutterzelle aktiv zu entwickeln beginnt, muss er sich noch einige Tage in der künstlich geschaffenen Umgebung befinden.
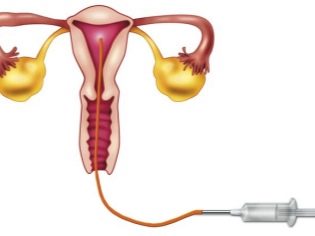
Die letzte Stufe der IVF ist der Transfer einer befruchteten Zelle direkt in die Gebärmutter. Diese Manipulation erfolgt auch unter Narkoseeinwirkung. In einem Verfahren kann eine Frau von einem bis vier Embryonen „gepflanzt“ werden.
Manchmal wird das Konzept des "Kryotransfers" verwendet. Dieser Begriff bedeutet die Übertragung befruchteter Eier aus der Gebärmutterhöhle in die äußere Umgebung (unter besonderen Bedingungen) oder die Übertragung von "gefrorenen" ("Kryo" - Einfrierembryos) in die Gebärmutterhöhle.
Während der IVF werden dem Patienten durchschnittlich 1–4 befruchtete Eier verabreicht, um die Chancen für eine erfolgreiche Empfängnis zu erhöhen. Alle oder mehrere von ihnen können erfolgreich in die Schleimschicht der Gebärmutter implantiert werden, es ist jedoch möglich, dass sie alle während der nächsten Menstruation die Gebärmutter verlassen. In diesem Fall muss die Frau das IVF-Verfahren wiederholen.
Wenn die Schwangerschaft dennoch auftrat und mehrere oder sogar alle vier Embryonen erfolgreich in das Endometrium implantiert wurden, können nach Aussage eines Spezialisten oder auf Wunsch des Patienten mehrere von ihnen aus dem Uterus entfernt und in speziell dafür geschaffene künstliche Bedingungen gebracht werden. die sich nach einer bestimmten Methode in einem gefrorenen Zustand befinden.
Die Embryonenreduktion wird als Embryonenreduktion bezeichnet. Dies geschieht mit dem Ziel, dass im Falle eines erfolglosen IVF-Versuchs die Möglichkeit der Implantation von gefrorenen Embryonen bestand. Dank der Kryotransfermethode muss eine Frau im Falle einer erfolglosen Transplantation nicht erneut eine Stimulation des Fortpflanzungssystems für den Beginn des Eisprungs durchmachen - sie muss keine Mehrfachspritzen und Pillen einnehmen. Ein potenzieller Vater kann auch ein erneutes Passieren der Spermaprobe vermeiden.
Wie bereits erwähnt, gibt es Fälle, in denen alle Embryonen, die in die Gebärmutter injiziert wurden, Wurzeln geschlagen haben. In diesem Fall gehört die Entscheidung, alles zu lassen oder das „Extra“ zu entfernen, der Frau. Diese Nuance wird zum Hauptargument von Gegnern der IVF, die diesen bioethischen Aspekt sowohl aus religiöser Sicht als auch im Hinblick auf das Menschenrecht auf Leben als nicht akzeptabel betrachten.
In der gefrorenen Form werden befruchtete Eier in einer speziellen Kryospeicherung gelagert, in der optimale Bedingungen für ihren lebensfähigen Zustand aufrechterhalten werden. Sie können sie je nach Wunsch der leiblichen Eltern von mehreren Monaten bis zu mehreren Jahren aufbewahren. Dieser Service wird bezahlt.Ihre Kosten hängen von der Dauer und den Lagerungsbedingungen der Embryonen ab.
Nach dem Transfer des Embryos muss sich der Patient für eine bestimmte Zeit vollständig ausruhen, danach kann er nach Hause gehen.
Der behandelnde Arzt verschreibt eine Frau, die zuvor dieses Verfahren durchlaufen hat, und nimmt Medikamente ein, die sich positiv auf den Zustand des Endometriums (Gebärmutterschleimhaut) auswirken. Außerdem kann ihr empfohlen werden, Beruhigungsmittel sowie Medikamente einzunehmen, die die Kontraktilität der Gebärmutter reduzieren.
In den nächsten zwei Wochen ist es äußerst wichtig, dass eine Frau ihrem körperlichen und emotionalen Zustand besondere Aufmerksamkeit widmet: Übermäßige Anstrengung und Stresssituationen vermeiden und auch mehr gehen. In dieser Situation wäre es ideal, Urlaub zu machen oder ins Krankenhaus zu gehen.
Nach zwei oder drei Wochen nach der Implantation eines befruchteten Eies wird eine Frau einer Ultraschalluntersuchung unterzogen, anhand derer die Wirksamkeit des Verfahrens beurteilt werden kann, dh das Auftreten einer Schwangerschaft kann bestätigt oder bestritten werden. Mit dem erfolgreichen Ergebnis der IVF sollte die werdende Mutter die ihr verschriebenen Medikamente weiterhin einnehmen. Wenn jedoch keiner der "eingesetzten" Embryos in das Endometrium implantiert werden könnte, verlassen diese Zellen den Uterus mit dem nächsten Menstruationsfluss.
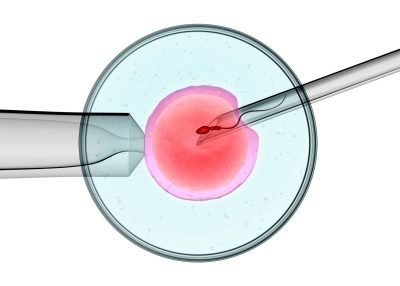
ICSI
Diese Technologie ist ein verbessertes Prinzip der In-vitro-Fertilisation.
Wenn es auftritt, tritt der Keim nicht willkürlich in einem Reagenzglas auf, sondern durch ein Instrument, das einer langen Kanüle ähnlich ist.
ICSI wird bei verminderter oder fehlender Spermienbeweglichkeit verwendet. Neben dieser Nuance ist das ICSI-Verfahren eine absolute Wiederholung der IVF.
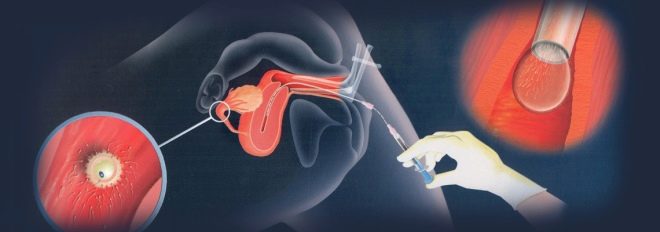
Intrauterine Insemination
Bei der intrauterinen Besamung wird Samenflüssigkeit mit einem speziellen Katheter in der Ovulationsperiode direkt in die Gebärmutterhöhle einer Frau injiziert.
Diese Methode wird verwendet, wenn männliche Geschlechtszellen aus irgendeinem Grund nicht die Möglichkeit haben, die Gebärmutterhöhle zu erreichen (z. B. bei geringer Spermienbeweglichkeit oder bei übermäßiger Viskosität des Schleimes des Gebärmutterhalskanals).
Hinweise
Das Verfahren der künstlichen Befruchtung kann bei Problemen mit der Empfängnis sowohl bei einem der Partner als auch bei beiden durchgeführt werden. Die Gründe für das Auftreten solcher Schwierigkeiten sind groß.
So wurden jene Paare, die seit einem Jahr regelmäßige sexuelle Beziehungen hatten, ohne Schwangerschaftsverhütung zu verwenden, nicht unfruchtbar. Diese Situation erfordert zweifellos eine Berufung an Spezialisten auf dem Gebiet der reproduktiven Gesundheit für die anschließende Untersuchung und Behandlung. Natürlich ist die Tatsache, dass eine Schwangerschaft über einen bestimmten Zeitraum nicht stattfindet, keine absolute Indikation für die IVF.
Für die häufigsten Fälle, in denen IVF wirklich angezeigt wird, gehören dazu:
- Polyzystischer Eierstock. Dies ist eine pathologische Veränderung der Struktur und Funktion der Eierstöcke infolge von Störungen im Kreislauf. Der Anstoß für die Entwicklung dieser Krankheit ist ein Versagen bei der Bildung von Östrogen und Follikeln und eine Erhöhung der Androgenkonzentration - männliche Sexualhormone -, die zum Auftreten vieler kleiner Zysten in der Struktur der Eierstöcke und folglich zu Sterilität führen.
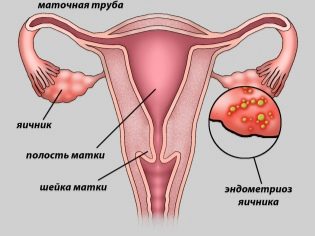
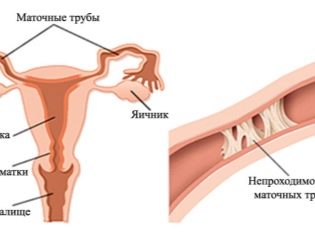
- Behinderung oder Mangel an Eileitern.
- Endometriose. Die Krankheit, bei der sich die Zellen des Endometriums, die Schleimschicht der Gebärmutterwand, darüber hinaus ausdehnen.
- PathologienAuswirkungen auf die männliche Spermienqualität.
- Unfruchtbarkeit unerklärliche Ätiologie.
Vor nicht allzu langer Zeit, in der weltweiten klinischen Praxis, wurde beschlossen, die Unfruchtbarkeitstherapie (die manchmal viele Jahre dauerte) für Frauen mit verschiedenen konservativen Methoden durchzuführen: medikamentöse Behandlung mit Hormonpräparaten, Physiotherapie, Massage, Wellnessbehandlung usw.
Die künstliche Befruchtung in einer solchen Situation wurde als extreme Option angesehen, so dass sich Frauen von Spezialisten in diesem Bereich als recht reife Frauen (in Bezug auf die Tragfähigkeitsfunktion) um Hilfe gebeten haben. Ein solcher Ansatz ist absolut falsch, da in diesem Alter die Wahrscheinlichkeit eines erfolgreichen Ergebnisses des Verfahrens um ein Vielfaches verringert wird.
In unserem Land gibt es genügend hochqualifizierte Fachleute, die sich mit Unfruchtbarkeitsproblemen befassen, zu denen manchmal kinderlose Ehepartner einige Monate vorher einen Termin vereinbaren.
Vorteile und Nachteile
Die Hauptaufgabe der künstlichen Befruchtung ist die Geburt eines gesunden Kindes. Wenn dieses Ziel erreicht wird, werden alle Nachteile einer solchen Manipulation ausgeglichen. Statistiken zufolge führt mehr als ein Drittel der Fälle der künstlichen Befruchtung zu einer Schwangerschaft. Es sollte jedoch beachtet werden, dass es sich um eine recht komplexe Technologie handelt, die auch Auswirkungen auf die Gesundheit des Patienten haben kann. Eine Frau sollte die größtmögliche Vorstellung von möglichen Risiken haben, um bewusst nach Abwägung aller Vor- und Nachteile eine endgültige Entscheidung über die Zweckmäßigkeit einer solchen Manipulation treffen zu können.
Bei erfolgreicher Embryotransplantation besteht ein hoher Anteil der Wahrscheinlichkeit, dass mehrere Embryonen in die Uterusschleimhaut implantiert werden, und es kommt zu einer Mehrlingsschwangerschaft. Daher können (auf Wunsch einer Frau) „zusätzliche“ Embryonen reduziert werden, was wiederum zu spontanem Abort führen kann. Wenn Sie alle Embryonen verlassen, steigt das Risiko für Hypoxie (Sauerstoffmangel) und Frühgeburt.
Was beeinflusst ein erfolgreiches Ergebnis?
Der prozentuale Anteil der Schwangerschaftswahrscheinlichkeit infolge künstlicher Befruchtung wird beeinflusst folgende Faktoren:
- Alter potenzieller Eltern;
- die Ursache der Unfruchtbarkeit eines kinderlosen Paares;
- die Ergebnisse der Ovarialpunktion (Merkmale der Eier und deren Anzahl);
- Samenflüssigkeitsqualität eines potenziellen Vaters;
- die Anzahl der Embryonen, die sich aus der Fusion von männlichen und weiblichen Keimzellen unter entwicklungsfähigen Laborbedingungen ergeben;
- die Sinnlosigkeit des Paares;
- der Zustand der Uterusschleimhaut zum Zeitpunkt der Embryotransplantation (Vorhandensein oder Fehlen von Narben, entzündlichen Prozessen usw.);
- die Anzahl früherer Versuche des IVF-Verfahrens;
- Grad der Qualifikation von Ärzten in einer bestimmten medizinischen Einrichtung;
- die Richtigkeit der Vorbereitungsphase;
- das Vorhandensein von Erbkrankheiten;
- Lebensstil potenzieller Eltern und ihrer schlechten Gewohnheiten;
- das Vorhandensein akuter entzündlicher Erkrankungen oder chronisch nicht vollständig behandelt zum Zeitpunkt der Embryotransplantation
Ethische und rechtliche Aspekte
Neben den medizinischen Einschränkungen der künstlichen Befruchtung gibt es Gesetze, die die Einhaltung von Gesetzen erfordern. In einer formalen Ehe ist zum Beispiel die Zustimmung des Ehepartners für die IVF erforderlich, insbesondere wenn Spendersamen als männliches biologisches Material verwendet werden. Dies ist darauf zurückzuführen, dass eheliche Kinder automatisch als Vater des Ehepartners ihrer Mutter erworben werden. Der Vater ist jedoch uneingeschränkt für die Erziehung dieses Kindes verantwortlich, ungeachtet der wahren Verwandtschaft.
Wenn der Ehemann aus ethischen, religiösen oder anderen Gründen gegen die künstliche Befruchtung protestiert, ist die Lösung dieses Problems die Ablehnung des Verfahrens durch die Ehegatten, wenn die Ehefrau ihren Seelenverwandten nicht überzeugt.
Im Extremfall kann sich eine Frau scheiden lassen und als freie Frau an diesem Programm teilnehmen.
Ein Mann, der ein Samenspender geworden ist, kann keine persönlichen Informationen über eine Frau erhalten, die mit seinem biologischen Material künstlich befruchtet wurde. In Bezug auf das Kind, das auf diese Weise geboren wurde, hat es keine wesentlichen Verpflichtungen.
Einige kinderlose Paare wagen es lange Zeit nicht, aus religiösen und ethischen Gründen auf das Verfahren der künstlichen Befruchtung zurückzugreifen. Führende Weltreligionen (Christentum, Islam, Buddhismus) akzeptieren diese "makellose Konzeption" als extremste Maßnahme. Darüber hinaus wird die Verwendung von Spendersamen durch Ehepartner, die Konzeption einer einzelnen Frau und die Verringerung der Embryonen bei Mehrlingsschwangerschaften als inakzeptabel angesehen. Außerdem akzeptiert das Christentum grundsätzlich keine Ersatzmutterschaft.
Wie das IVF-Verfahren funktioniert, siehe unten.